deslice
Llegar a una cumbre suele ser algo positivo. Sin embargo, desde que Colombia entró en modo pandemia el “pico” se convirtió en una advertencia tenebrosa. Todos saben que este momento llegará, pero la pregunta clave es si le dará el tiempo suficiente al país para estar listo. Se trata de evitar a toda costa que a los hospitales llegue un número superior de pacientes graves al de las camas de cuidados intensivos disponibles para salvarlos. Es una carrera para salvaguardar la vida. Cuando un paciente Covid se complica con la gravedad de necesitar un ventilador, el acceso a este aparato le da un chance promedio del 50 por ciento de ganar esa batalla.
A pesar de esto, lo que más alerta a todos los expertos es que pareciera que hay una Colombia que perdió el cuidado de sí mismo y vive como si no pasara nada. Eso para los médicos es aterrador. “Si todos nos vamos al Campín y nos abrazamos unos a otros no habrá ciudad del mundo que pueda cobijar a todos los enfermos”, advierte el intensivista Guillermo Ortiz. Ampliar la capacidad de las UCI es necesario, pero la lucha contra el virus no está ahí.
El país debe trabajar por traer los ventiladores, pero el esfuerzo mayor tiene que estar enfocado en no tener que usarlo pues si la situación en las UCI llega al límite el cuerpo médico estará ante la difícil decisión de tener que escoger a quién le dan la oportunidad de vivir. Como dijo la alcaldesa Claudia López, “pasar por el pico de la pandemia no es pasar por una estadística ni por una curva, es pasar por una tragedia. Lo que vamos a vivir será muy difícil y muy doloroso”.
Para enfrentar el coronavirus se requiere talento humano altamente capacitado, complejos aparatos para el soporte vital de los pacientes y equipos de protección para evitar el contagio del personal médico. Estas son las características de las Unidades de Cuidades Intensivos donde se librarán las batallas de vida o muerte.
Contiene el sistema de presión del aire y controles que dosifican el ritmo según lo requiera el paciente.
El paciente exhala dióxido de carbono que debe ser evacuado de la caja torácica.
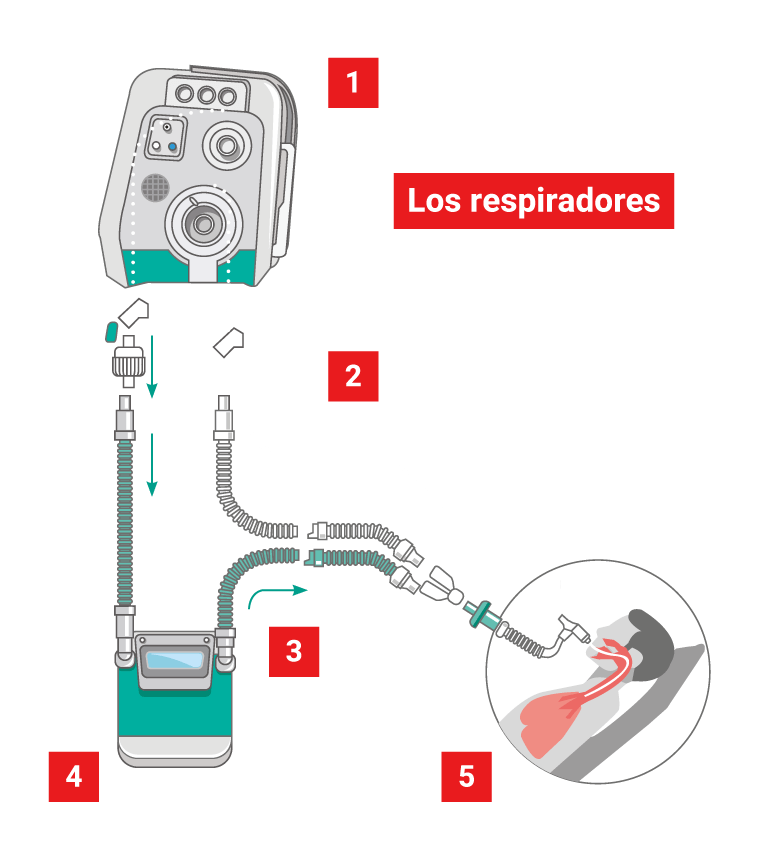
Oxígeno puro fluye hacia el paciente.
Regula el aire según la temperatura corporal y lo humedece.
en las vías respiratorias.
Mascarilla sobre la boca y nariz, no hay intubación.

El personal médico debe usar respiradores (tapabocas) N95, que filtra polvos y partículas virulentas presentes en el aire. Además requieren gorros quirúrgicos desechables, monogafas y sobre estas un visor.
Son overoles hechos de polipropileno, sin costuras o con costuras internas, y con elásticos en la cintura, así como en los remates de muñecas y tobillos.
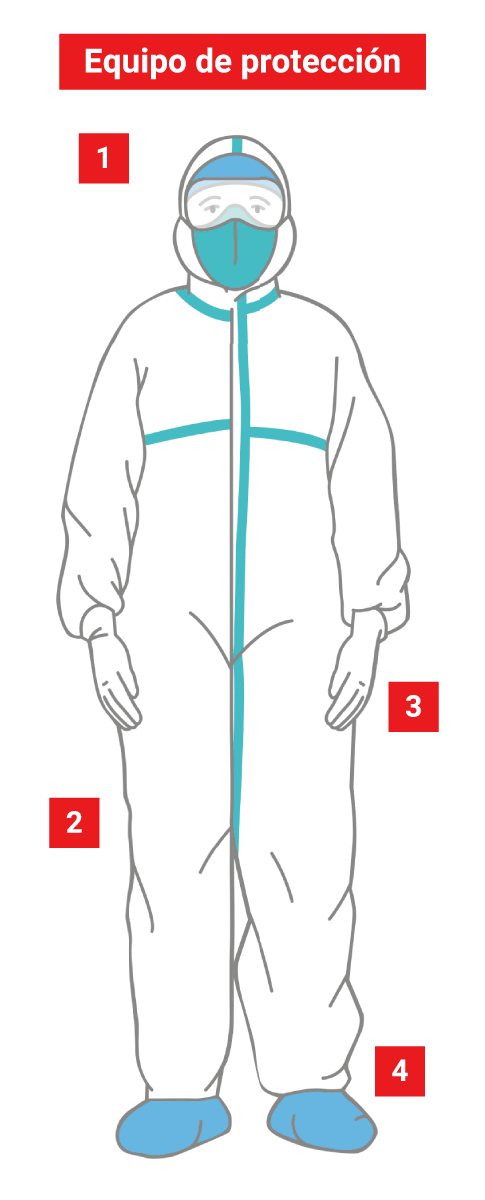
Son hechos de látex, para algunos procedimientos los guantes médicos deben ser quirúrgicos o esterilizados, significa que tienen un revestimiento adicional contra bacterias.
En los centros médicos usan, idealmente, los llamados ‘zuecos de hospital’. Se trata de un calzado ligero, antideslizante, elástico e higiénico. Además se emplean polainas o cubrecalzado, que son bolsas desechables de alta protección con refuerzos en costuras, diseñadas especialmente para salas de cirugía.
Inyectan fluidos,o nutrientes en el sistema circulatorio del paciente.
Según los requerimientos hay monitores de respiración artificial, de presión arterial o para insuficiencia renal, entre otros. Cada uno de estos registra el comportamiento segundo a segundo y está interconectado con una pantalla central que vigila el jefe de enfermería de la uci.

Idealmente debe ser una cama eléctrica con especificaciones técnicas que facilitan y aseguran el manejo del paciente. La cama debe, por ejemplo, tener la opción de posición automática para reanimación cardiopulmonar y tener encerramiento de cuatro barandas laterales plásticas. La mayoría de los elementos de protección que debe usar cada médico o enfermero son artículos desechables. Por cuenta de la pandemia los precios de los insumos suben día a día.
Este monitor es básico y reporta la estabilización del paciente. Puede disparar alertas electrónicas, sonoras o visuales.
Los cubículos deben tener cerramiento de cristal para que médicos y enfermeros mantengan contacto visual con los pacientes. Idealmente cada habitación debe estar dotada de presión negativa, un sistema que filtra el aire para evitar que enfermedades de transmisión volátil escapen del cubículo y contagien a otros.
Los corresponsales de SEMANA cuentan en esta serie lo que se vive en cada uno de los rincones del país.
Bogotá
Estas son las 12 preguntas clave para entender lo que sucede en Bogotá tras el anuncio de la alcaldesa.
Cali
La capital del Valle vive una situación que evidencia que no basta con ampliar la capacidad hospitalaria, si no se mantiene la disciplina social. Llegó al 83 por ciento de ocupación de sus unidades de cuidados intensivos.
Chocó
Por primera vez el Chocó tiene UCI en su único hospital público de segundo nivel, pero los problemas estructurales persisten. Aun con la expansión hospitalaria el departamento sigue en desventaja y corre un gran riesgo con la pandemia.
Cartagena
Aunque la capital de Bolívar ha empezado a registrar una disminución en el número de contagios por la covid-19, aún se mantiene la alerta por el porcentaje de ocupación de las UCI.
Barranquilla
Al inicio de la pandemia del coronavirus la capital del Atlántico parecía ser la mejor preparada para enfrentarla, pero hasta ahora el número de contagios y muertes parecen indicar que algo no salió como se esperaba.
Medellín
El alcalde Daniel Quintero aseguró que en ocho días esperan tener más de 800 camas de UCI listas, además con los ventiladores de fabricación local que tienen en reserva podrían atender los picos más altos de la pandemia.
Tumaco
Al costero municipio nariñense llegaron los equipos hace menos de un mes, pero aún no han podido ser utilizados porque no hay quién los opere.
Santander
El departamento tiene 67 % de ocupación en UCI entre pacientes covid-19 y de otras patologías. Requiere expansión hospitalaria urgente.