Por qué es importante conocer el tumor
Cada paciente de cáncer es un universo. Andrés Cardona, uno de los oncólogos clínicos más reconocidos del país, cuenta cómo la medicina personalizada, un enfoque que consiste en identificar la huella genética del tumor para guiar el tratamiento, ayuda a los médicos a tratar a los pacientes con “las luces encendidas” y no a ciegas como se hacía en el pasado.
La idea del tratamiento personalizado en cáncer es diseñar estrategias por etapas, como si se tratara de una guerra en la que primero se ataca con la infantería, luego la caballería y luego con todo el ejército. “Son líneas de ataques pero la diferencia es que en quimioterapia se empieza con la más potente”, explica Cardona. Con las terapias blanco es diferente: se usa el primero y si se acaba su efecto se debe pasar a la siguiente línea. “El tumor es como un pastel de sabores”, explica el especialista. “Dentro del mismo tengo fresa, chocolate, arequipe pero él va cambiando y es posible que se haga más rico en fresa, luego más en caramelo y cada vez que cambia yo tengo que usar un medicamento que apaga las fresas, luego el caramelo, luego el chocolate”.
Por lo tanto, los beneficios de cada línea son temporales, un año o dos a lo sumo, porque el cáncer con el tiempo se vuelve resistente al tratamiento y diseña maneras para escaparse y cuando lo hace, el oncólogo clínico debe cambiar la estrategia. La idea es ganar tiempo en cada fase de tratamiento e ir alargando así la vida del paciente. No a todos les sirven las terapias blanco. A pesar de tener la mutación, a una minoría le fallan estas drogas porque posiblemente también tienen una mutación de resistencia que inactiva su efecto. “Los medicamentos para el oncogen ALK, (el de Elizabeth) sin embargo le sirven al 90 por ciento de los pacientes”, dice el oncólogo Carlos Alberto Vargas Vargas.
El cáncer de pulmón ha sido de los más beneficiados con la medicina personalizada pues se han encontrado esas vías que promueven el cáncer y al tiempo se ha podido sacar de ahí una utilidad terapéutica. “Por eso le ha ganado ventajas a otros tipos de cáncer”, dice Vargas. Para otra de las vías por las que crece este cáncer, conocida como la vía EGFR, hay tres medicamentos: gefitinib, erlotinib y efatinib. Existe otra droga de segunda línea cuando estas fallan que se conoce como orzimetinib pero no está aprobada en Colombia. Para la vía ALK, para la cual Elizabeth era positiva, está crizotinib solamente, un medicamento que se aprobó hace menos de un año, después de cuatro de haber sido certificado por la FDA.
Luego de recibir quimioterapia durante dos años, Camacho recibió drogas de precisión como erlotinib, una terapia blanco conocida que ella debía tomar por vía oral diariamente. Estos remedios no hacen caer el pelo ni las uñas pero sí pueden generar una reacción fuerte en la piel. En el caso de Elizabeth fue un acné severo. Curiosamente, la presencia de ese efecto adverso es una prueba inequívoca de que el medicamento está actuando. Pero una cosa es que la droga sirva y otra que el paciente no la tolere. Los médicos, de hecho, miden los resultados por eficacia y tolerabilidad, es decir, “cuánto se reduce el tumor y a qué costo”, dice Vargas. “A veces uno cambia el medicamento por efectividad o por tolerabilidad”. Elizabeth en ese momento empezó a gestionar en el Invima la aprobación del crizotinib, que era más indicada para su cáncer.
Para ganar tiempo, sus padres y hermanos investigaron dónde se había aprobado el medicamento. De todos, India era el país en el cual se vendía más barato (3.000 dólares). “Ellos recogieron la plata y me compraron dos frascos directamente en el laboratorio de allá y lo enviaron a Estados Unidos y mi hermana fue a recogerlo. Con eso tendría dos meses de tratamiento”. Mientras tanto puso una tutela, mandó cartas al director del Invima y les pidió favores a las secretarias de las entidades para agilizar los procesos, probando una vez más que “el tratamiento en cáncer es tan difícil como lidiar con las instituciones del gobierno y las EPS para lograr la atención adecuada”, dice. Pero el esfuerzo valió la pena y Elizabeth fue la cuarta persona en el país en recibir el crizotinib, aprobado en Colombia a finales de 2015.
Aunque el medicamento le generó una inflamación del pulmón, que era un posible efecto adverso, logró que con él declararan su cáncer como una condición crónica estable. Así duré 23 meses más hasta que el tumor volvió a aumentar en el pulmón y a expandirse a la cabeza. “En noviembre de 2015 me hicieron cirugía gamma knife y radioterapia por 20 minutos. Seguía con crizotinib y con quimioterapia de sostenimiento”.
A principio de este año inició otro tratamiento con erlotinib y crizotinib. Además de eso, ingresó a un estudio clínico en Montería con una droga conocida como ceritinib que aún no está disponible en Colombia pero tuvo que dejarla por otro episodio de neumonitis. Como muchos pacientes con cáncer, en su lucha por derrotar a este mal, ella también acudió a terapias alternativas. Elizabeth lo hizo pero con el consentimiento de Cardona. “Yo fui a Cuba a probar el escorpión azul. El doctor me lo permitía mientras no dejara de hacer el tratamiento médico. También me advertía que ninguno de estos medicinas ha quitado el cáncer”.
* Seleccione los items de la infografía para ampliar su información, los medicamentos en negrilla son los que están aprobados en Colombia
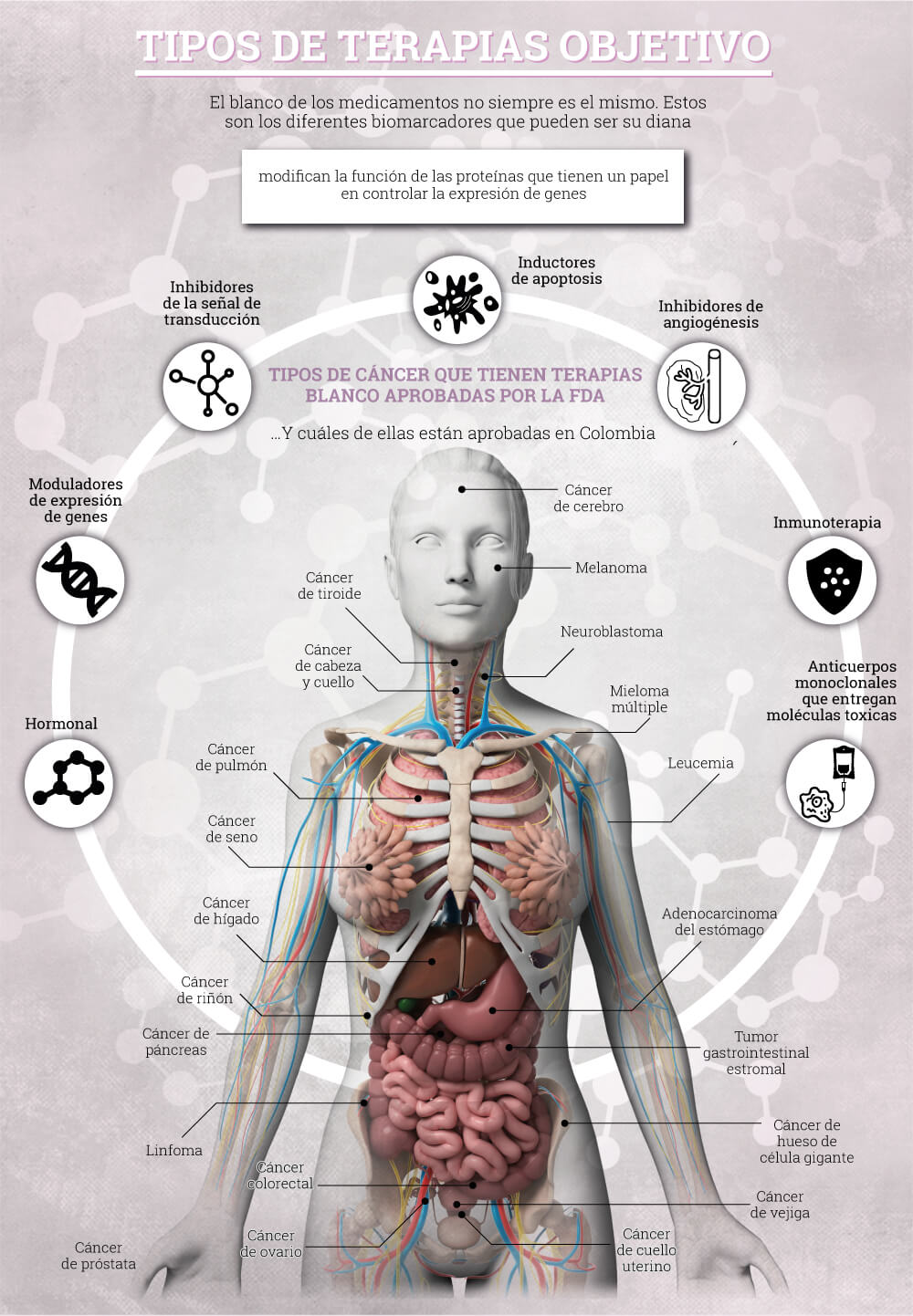
Hormonal:
detiene el crecimiento de tumores que son sensibles a las hormonas y actúa previendo que el cuerpo las produzca o evitando su acción. Se usan en próstata y seno.
Moduladores de expresión de genes:
modifican la función de las proteínas que tienen un papel en controlar la expresión de genes.
Inhibidores de la señal de transducción:
en algunos tumores malignos las células son estimuladas para que se dividan continuamente. Estos inhibidores interfieren con esta señalización inapropiada al bloquear la actividad de moléculas que participan en la transducción de señales.
Inductores de apoptosis:
el cuerpo tiene un sistema para acabar con las células que no necesita conocido como apoptosis. Las tumorales esquivan este control. Estos medicamentos crean estrategias para causar la muerte de las células malignas.
Inhibidores de angiogénesis:
los tumores tienen capacidad de crear sus propios vasos sanguíneos para alimentarse de nutrientes y oxígeno y así poder crecer. Estos tratamientos interfieren con la angiogénesis al atacar el factor de crecimiento vascular endotelial (VEGF) y por lo tanto, el crecimiento del tumor. Otros tratamientos tienen como objetivo otras moléculas que estimulan el crecimiento de vasos sanguíneos del tumor.
Inmunoterapia:
activa el sistema inmune para destruir las células de cáncer y se considera terapia blanco porque algunos de estos medicamentos son capaces de reconocer moléculas específicas en las células de cáncer.
Anticuerpos monoclonales que entregan moléculas toxicas:
estos pueden causar la muerte de las células malignas específicamente porque las reconocen y cuando lo hacen entregan al interior de la célula una quimioterapia muy tóxica que la destruye.
Cáncer de cerebro:
Bevacizumab (Avastin®), everolimus (Afinitor®)
Melanoma:
Ipilimumab (Yervoy®), vemurafenib (Zelboraf®), trametinib (Mekinist®), dabrafenib (Tafinlar®), pembrolizumab (Keytruda®),nivolumab (Opdivo®), cobimetinib (Cotellic™)
Cáncer de tiroides:
Cabozantinib (Cometriq®), vandetanib (Caprelsa®), sorafenib (Nexavar®), lenvatinib mesylate (Lenvima®)
Cáncer de cabeza y cuello:
Cetuximab (Erbitux®), pembrolizumab (Keytruda®)
Neuroblastoma:
Dinutuximab (Unituxin™)
Mieloma múltiple:
Bortezomib (Velcade®), carfilzomib (Kyprolis®), panobinostat (Farydak®), daratumumab (Darzalex™), ixazomib citrate (Ninlaro®), elotuzumab (Empliciti™)
Cáncer de pulmón:
Bevacizumab (Avastin®), crizotinib (Xalkori®), erlotinib (Tarceva®), gefitinib (Iressa®), afatinib dimaleate (Gilotrif®),ceritinib (LDK378/Zykadia™), ramucirumab (Cyramza®), nivolumab (Opdivo®), pembrolizumab (Keytruda®), osimertinib (Tagrisso™),necitumumab (Portrazza™), alectinib (Alecensa®), atezolizumab (Tecentriq™)
Cáncer de seno:
Everolimus (Afinitor®), tamoxifen (Nolvadex), toremifene (Fareston®), Trastuzumab (Herceptin®), fulvestrant (Faslodex®), anastrozole (Arimidex®), exemestane (Aromasin®), lapatinib (Tykerb®), letrozole (Femara®), pertuzumab (Perjeta®), ado-trastuzumab emtansine (Kadcyla®), palbociclib (Ibrance®)
Leucemia:
Tretinoin (Vesanoid®), imatinib mesylate (Gleevec®), dasatinib (Sprycel®), nilotinib (Tasigna®), bosutinib (Bosulif®), rituximab (Rituxan®), alemtuzumab (Campath®), ofatumumab (Arzerra®), obinutuzumab (Gazyva®), ibrutinib (Imbruvica®), idelalisib (Zydelig®),blinatumomab (Blincyto®), venetoclax (Venclexta™)
Cáncer de hígado:
Sorafenib (Nexavar®)
Cáncer de riñón:
Bevacizumab (Avastin®), sorafenib (Nexavar®), sunitinib (Sutent®), pazopanib (Votrient®), temsirolimus (Torisel®), everolimus (Afinitor®), axitinib (Inlyta®), nivolumab (Opdivo®), cabozantinib (Cabometyx™), lenvatinib mesylate (Lenvima®)
Cáncer de páncreas:
Erlotinib (Tarceva®), everolimus (Afinitor®), sunitinib (Sutent®)
Linfoma:
Ibritumomab tiuxetan (Zevalin®), denileukin diftitox (Ontak®), brentuximab vedotin (Adcetris®), rituximab (Rituxan®),vorinostat (Zolinza®), romidepsin (Istodax®), bexarotene (Targretin®), bortezomib (Velcade®), pralatrexate (Folotyn®), ibrutinib (Imbruvica®), siltuximab (Sylvant®), idelalisib (Zydelig®), belinostat (Beleodaq®), obinutuzumab (Gazyva®), nivolumab (Opdivo®)
Cáncer colorrectal:
Cetuximab (Erbitux®), panitumumab (Vectibix®), bevacizumab (Avastin®), ziv-aflibercept (Zaltrap®), regorafenib (Stivarga®), ramucirumab (Cyramza®)
Cáncer de ovario:
Bevacizumab (Avastin®), olaparib (Lynparza™)
Cáncer de próstata:
Cabazitaxel (Jevtana®), enzalutamide (Xtandi®), abiraterone acetate (Zytiga®), radium 223 dichloride (Xofigo®)
Adenocarcinoma del estómago:
Trastuzumab (Herceptin®), ramucirumab (Cyramza®)
Adenocarcinoma del estómago:
Trastuzumab (Herceptin®), ramucirumab (Cyramza®)
Cáncer de hueso de célula gigante:
Denosumab (Xgeva®)
Cáncer de vejiga:
Atezolizumab (Tecentriq™)
Cáncer de cuello uterino:
Bevacizumab (Avastin®)
Fuente: Cancer Scope - Invima

Hormonal:
detiene el crecimiento de tumores que son sensibles a las hormonas y actúa previendo que el cuerpo las produzca o evitando su acción. Se usan en próstata y seno.
Moduladores de expresión de genes:
modifican la función de las proteínas que tienen un papel en controlar la expresión de genes.
Inhibidores de la señal de transducción:
en algunos tumores malignos las células son estimuladas para que se dividan continuamente. Estos inhibidores interfieren con esta señalización inapropiada al bloquear la actividad de moléculas que participan en la transducción de señales.
Inductores de apoptosis:
el cuerpo tiene un sistema para acabar con las células que no necesita conocido como apoptosis. Las tumorales esquivan este control. Estos medicamentos crean estrategias para causar la muerte de las células malignas.
Inhibidores de angiogénesis:
los tumores tienen capacidad de crear sus propios vasos sanguíneos para alimentarse de nutrientes y oxígeno y así poder crecer. Estos tratamientos interfieren con la angiogénesis al atacar el factor de crecimiento vascular endotelial (VEGF) y por lo tanto, el crecimiento del tumor. Otros tratamientos tienen como objetivo otras moléculas que estimulan el crecimiento de vasos sanguíneos del tumor.
Inmunoterapia:
activa el sistema inmune para destruir las células de cáncer y se considera terapia blanco porque algunos de estos medicamentos son capaces de reconocer moléculas específicas en las células de cáncer.
Anticuerpos monoclonales que entregan moléculas toxicas:
estos pueden causar la muerte de las células malignas específicamente porque las reconocen y cuando lo hacen entregan al interior de la célula una quimioterapia muy tóxica que la destruye.
Cáncer de cerebro:
Bevacizumab (Avastin®), everolimus (Afinitor®)
Melanoma:
Ipilimumab (Yervoy®), vemurafenib (Zelboraf®), trametinib (Mekinist®), dabrafenib (Tafinlar®), pembrolizumab (Keytruda®),nivolumab (Opdivo®), cobimetinib (Cotellic™)
Cáncer de tiroides:
Cabozantinib (Cometriq®), vandetanib (Caprelsa®), sorafenib (Nexavar®), lenvatinib mesylate (Lenvima®)
Cáncer de cabeza y cuello:
Cetuximab (Erbitux®), pembrolizumab (Keytruda®)
Neuroblastoma:
Dinutuximab (Unituxin™)
Mieloma múltiple:
Bortezomib (Velcade®), carfilzomib (Kyprolis®), panobinostat (Farydak®), daratumumab (Darzalex™), ixazomib citrate (Ninlaro®), elotuzumab (Empliciti™)
Cáncer de pulmón:
Bevacizumab (Avastin®), crizotinib (Xalkori®), erlotinib (Tarceva®), gefitinib (Iressa®), afatinib dimaleate (Gilotrif®),ceritinib (LDK378/Zykadia™), ramucirumab (Cyramza®), nivolumab (Opdivo®), pembrolizumab (Keytruda®), osimertinib (Tagrisso™),necitumumab (Portrazza™), alectinib (Alecensa®), atezolizumab (Tecentriq™)
Cáncer de seno:
Everolimus (Afinitor®), tamoxifen (Nolvadex), toremifene (Fareston®), Trastuzumab (Herceptin®), fulvestrant (Faslodex®), anastrozole (Arimidex®), exemestane (Aromasin®), lapatinib (Tykerb®), letrozole (Femara®), pertuzumab (Perjeta®), ado-trastuzumab emtansine (Kadcyla®), palbociclib (Ibrance®)
Leucemia:
Tretinoin (Vesanoid®), imatinib mesylate (Gleevec®), dasatinib (Sprycel®), nilotinib (Tasigna®), bosutinib (Bosulif®), rituximab (Rituxan®), alemtuzumab (Campath®), ofatumumab (Arzerra®), obinutuzumab (Gazyva®), ibrutinib (Imbruvica®), idelalisib (Zydelig®),blinatumomab (Blincyto®), venetoclax (Venclexta™)
Cáncer de hígado:
Sorafenib (Nexavar®)
Cáncer de riñón:
Bevacizumab (Avastin®), sorafenib (Nexavar®), sunitinib (Sutent®), pazopanib (Votrient®), temsirolimus (Torisel®),everolimus (Afinitor®), axitinib (Inlyta®), nivolumab (Opdivo®), cabozantinib (Cabometyx™), lenvatinib mesylate (Lenvima®)
Cáncer de páncreas:
Erlotinib (Tarceva®), everolimus (Afinitor®), sunitinib (Sutent®)
Linfoma:
Ibritumomab tiuxetan (Zevalin®), denileukin diftitox (Ontak®), brentuximab vedotin (Adcetris®), rituximab (Rituxan®),vorinostat (Zolinza®), romidepsin (Istodax®), bexarotene (Targretin®), bortezomib (Velcade®), pralatrexate (Folotyn®), ibrutinib (Imbruvica®), siltuximab (Sylvant®), idelalisib (Zydelig®), belinostat (Beleodaq®), obinutuzumab (Gazyva®), nivolumab (Opdivo®)
Cáncer colorrectal:
Cetuximab (Erbitux®), panitumumab (Vectibix®), bevacizumab (Avastin®), ziv-aflibercept (Zaltrap®), regorafenib (Stivarga®), ramucirumab (Cyramza®)
Cáncer de ovario:
Bevacizumab (Avastin®), olaparib (Lynparza™)
Cáncer de próstata:
Cabazitaxel (Jevtana®), enzalutamide (Xtandi®), abiraterone acetate (Zytiga®), radium 223 dichloride (Xofigo®)
Adenocarcinoma del estómago:
Trastuzumab (Herceptin®), ramucirumab (Cyramza®)
Adenocarcinoma del estómago:
Trastuzumab (Herceptin®), ramucirumab (Cyramza®)
Cáncer de hueso de célula gigante:
Denosumab (Xgeva®)
Cáncer de vejiga:
Atezolizumab (Tecentriq™)
Cáncer de cuello uterino:
Bevacizumab (Avastin®)
